Лучевая терапия

Что такое лучевая терапия?
Лучевая терапия (ЛТ) — один из методов лечения рака, при котором опухолевые клетки уничтожаются с помощью больших доз радиации. При воздействии ионизирующего излучения на клетку, химические связи в веществах разрушаются, клеточные структуры перестают работать корректно. Чаще всего повреждается генетический аппарат, благодаря чему клетка либо погибает сразу, либо через несколько циклов деления. Суть лучевой терапии в том, что здоровые клетки организма способны восстанавливаться после облучения гораздо быстрее, чем клетки злокачественной опухоли, которые находятся в процессе активного деления и более уязвимы. Таким образом, после курса лучевой терапии атипичные клетки постепенно уничтожаются, а здоровые восстанавливаются, поскольку им не был нанесен долгосрочный ущерб.
Похожее воздействие ионизирующего излучения в меньших дозах используется и в других распространенных медицинских обследованиях, например флюорографии или компьютерной томографии. Ранее ЛТ сильно уступала по частоте применения химиотерапии и хирургическому методу, но за последние два десятка лет благодаря техническому прогрессу радиотерапия вышла на новый уровень. Она может использоваться как самостоятельный вид лечения или применяться комплексно вместе с другими методами.
Когда назначают лучевую терапию?
Лучевая терапия на сегодняшний день используется для лечения многих видов онкологических заболеваний. И для некоторых больных она является единственным возможным методом лечения. Кроме того, ЛТ может уменьшить боли и симптомы сдавления здоровых органов.
Чаще всего врачи обращаются к этому методу при лечении рака:
- шейки матки;
- предстательной железы;
- молочной железы;
- легкого;
- простаты;
- мозга.
Существуют четыре различных вида применения лучевой терапии.
Первый вид — лечебная терапия. ЛТ используется как основной метод лечения, например, при опухолях, которые расположены во влагалище, в голове, шее или центральной нервной системе. Это часто происходит, если злокачественная опухоль была замечена на ранней стадии, а метастазы отсутствуют; либо при неоперабельной локализованной опухоли.
Второй вид — адъювантная терапия. Лучевая терапия используется в комбинации с другим методом для достижения максимального эффекта лечения. Например, хирургическое удаление новообразования может дополняться ЛТ. С помощью облучения уничтожают оставшиеся атипичные клетки, чтобы исключить рецидив. Этот вид лечения полезен при точечной локализации при небольшой распространенности атипичных новообразований.
Третий вид — неоадъювантная терапия. Облучение могут проводить до операции с целью уменьшить опухоль, чтобы в дальнейшем было проще ее удалить.
Четвертый вид — паллиативная терапия. Ее цель — облегчить состояние пациента, уменьшить симптомы, убрать боль. Например, паллиативную терапию проводят, чтобы облегчить прохождение пищи через пищевод, в котором разместилась опухоль. Этот вид лечения не излечивает пациента и часто применяется либо для облегчения жизни пациентов на поздней стадии рака, либо при острой необходимости (как в уже рассмотренном случае с пищеводом).
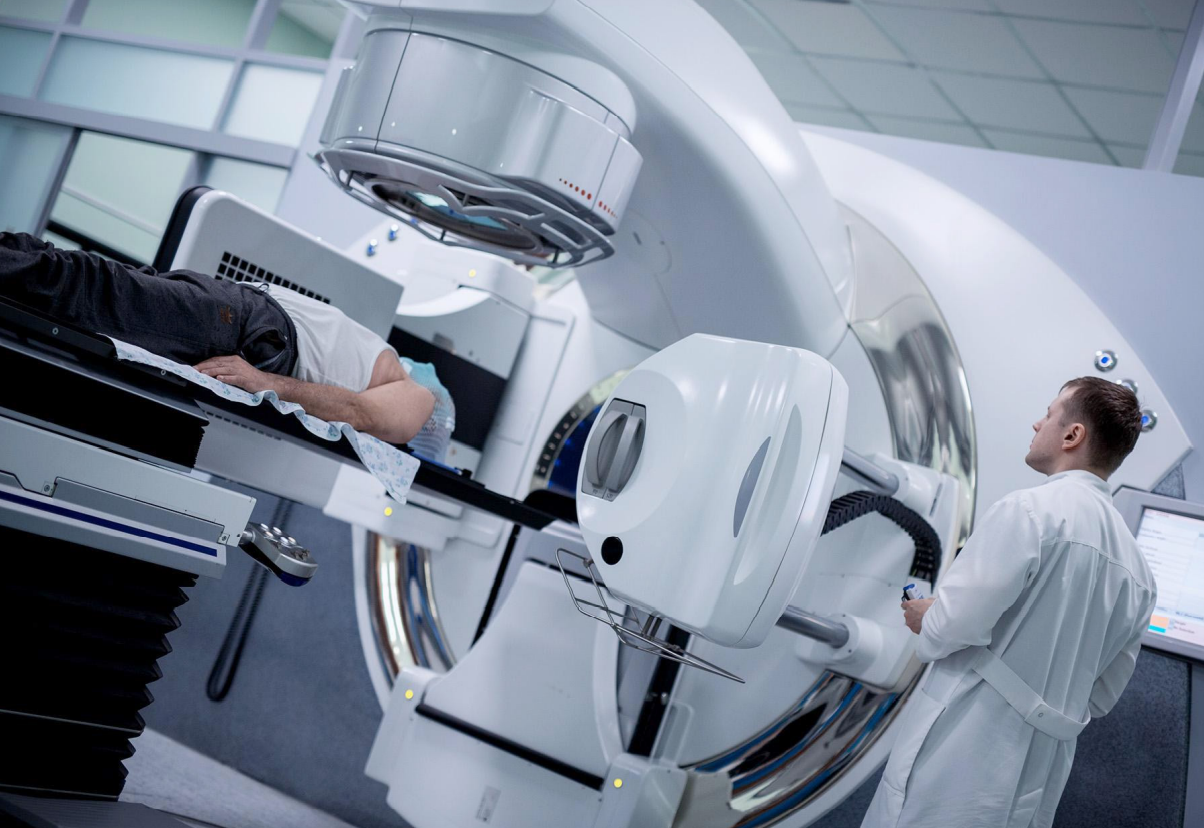
Проведение терапии
Схема терапии строго индивидуальна. Даже при лечении одного и того же вида рака у разных людей могут быть назначены разные схемы лечения. Это не должно настораживать или пугать. Терапия полностью зависит от вида рака и его стадии.
Различают несколько видов лучевой терапии в зависимости от вида воздействия:
- дистанционная;
- внутриполостная;
- внутритканевая.
Помимо этого, дистанционная ЛТ проводится с применением не только радиоактивных изотопов, но и более точных и безопасных ускорителей частиц. Радиохирургия на установках КиберНож и ГаммаНож получила широкое распространение в лечении опухолей позвоночника и головного мозга, а также локализованных опухолей других органов. С помощью линейного ускорителя проводится лечение фотонами (при опухолях внутри тела) и электронами (при поверхностных опухолях). Наиболее эффективным и безопасным видом воздействия считается протонная терапия. Особенность этого вида лечения в том, что можно контролировать максимальное высвобождение энергии на конкретном участке траектории полета частиц. Таким образом, снижается лучевая нагрузка на организм. Врач изучает историю болезни и выбирает для пациента оптимальный вариант облучения.

Дистанционная ЛТ
Чтобы свести вредоносное воздействие на здоровые клетки к минимуму, перед прохождением курса на тело пациента наносится специальная маркировка. Это происходит в процессе моделирования (разработки программы лечения). Моделирование производится с помощью рентгеновской КТ: врачи определяют зоны, которые необходимо подвергнуть облучению, и размечают маркером на коже пациента зоны облучения. Поскольку очень важно, чтобы были облучены только атипичные клетки, нужно следить за сохранностью маркировки.
Иногда в процессе лечения маркировку могут поменять. Это рутинная процедура, которая говорит лишь о продвижении в лечении, но никак не о том, что оно было неправильным.
Курс может длиться несколько недель с расчетом, что сеансы проводятся пять раз в неделю. Если речь идет о вспомогательном лечении, врач может назначить разовые сеансы.
Сама по себе процедура абсолютно безболезненна и напоминает рентгеновское обследование. Пребывание в кабинете может длиться до 45 минут, хотя само облучение обычно не превышает пяти минут. Все зависит от вида аппарата, процедуры, дозы излучения. Во время сеанса дистанционной ЛТ необходимо принять ту же позу, в которой наносили маркировку. Очень важно не двигаться, но дышать, моргать, сглатывать слюну можно. Во время настройки (которая зачастую длится дольше самого облучения) врача не будет в кабинете, однако он будет наблюдать за пациентом все время.
Внутриполостная ЛТ
В этом случае источник излучения помещается в очаг поражения. Так, контакт источника излучения непосредственно с опухолью повышает уровень воздействия радиации на злокачественную опухоль, а также понижает лучевую нагрузку на здоровые ткани. Таким образом, снижается риск возникновения осложнений в восстановительный период.
Внутритканевая ЛТ
Источник излучения вводят в жидком виде. Такая терапия может быть как низкодозной, так и высокодозной — в зависимости от характеристик опухоли. Как и в случае с внутриполостной ЛТ, здоровые ткани подвержены меньшему повреждению, хотя могут возникнуть и различные побочные эффекты.
Рекомендации во время терапии
Во время терапии кожа может стать очень чувствительной, могут появиться местные проявления. Вот несколько рекомендаций по уходу за облучаемым участком во время курса лучевой терапии:

Побочные эффекты
- слабость и быстрая утомляемость;
- раздражительность;
- головная боль;
- головокружение;
- тошнота.
Чаще всего эти побочные эффекты лучевой терапии проходят через несколько недель после окончания курса лечения.
Местные лучевые осложнения бывают разнообразными и зависят от того, какие ткани были облучены. Возможные нежелательные реакции тела:
- сухость и покраснение кожи;
- ломкость сосудов на месте, где была проведена ЛТ;
- мелкие кровотечения;
- зуд;
- ожоги кожи;
- выпадение волос в зоне облучения;
- ломкость ногтей;
- снижения показателей крови;
- язвенные изменения и воспаление слизистых оболочек.
Все побочные эффекты через некоторое время проходят. Однако пациент может минимизировать нежелательные реакции, если будет строго придерживаться указаний врачей. Важно с любыми побочными проявлениями сразу обращаться к лечащему врачу. На сегодняшний день существует большое количество препаратов и методик для снижения интенсивности побочных эффектов до полного их исчезновения.
Восстановление после лучевой терапии
Во время восстановительного периода пациентам рекомендуют побольше времени проводить на свежем воздухе, гулять. При необходимости могут быть назначены лекарственные препараты (часто — противовоспалительные и кроветворные средства). В зависимости от проявившихся симптомов назначают общеукрепляющую и прочие терапии.
После лучевой терапии следует уделять особое внимание рациону, следить за правильностью и сбалансированностью питания.
Основные рекомендации врачей по питанию после лучевой терапии:
